INTRODUÇÃO
A estenose hipertrófica de piloro (EHP) é a patologia cirúrgica mais comum no período neonatal com uma prevalência de aproximadamente 2 para cada 1.000 nascidos vivos1. É caracterizada por uma hipertrofia idiopática da musculatura pilórica e resulta em obstrução parcial à saída gástrica2. Inicialmente era descrita como uma doença incomum em prematuros, no entanto com a melhoria no suporte a esses pacientes, o aumento de sua sobrevida permitiu um melhor delineamento da ocorrência das patologias neste grupo, e foi possível demonstrar que a prematuridade pode inclusive ser um fator de risco para o desenvolvimento da EHP3. No entanto, a apresentação clínica desta doença costuma acontecer mais tardiamente em termos de idade cronológica em prematuros, quando comparados aos recém-nascidos a termo4.
Este artigo tem como objetivo descrever um caso incomum de apresentação precoce de EHP, no terceiro dia de vida, em um paciente prematuro de 34 semanas de idade gestacional.
RELATO DE CASO
O caso aqui relatado trata de um RN masculino, prematuro de 34 semanas, nasceu bem com Apgar 7/8 e peso de 3.180 gramas, histórico materno de diabetes gestacional, justificando a apresentação grande para a idade gestacional (GIG). Não apresentou intercorrências no período gestacional, sem histórico de infecções ou uso de antibiótico materno durante o pré-natal, a mãe não possuía histórico de tabagismo ativo e o paciente era seu primeiro filho. Após o nascimento foi admitido na UTI neonatal devido ao histórico de prematuridade e desconforto respiratório, manejado sem necessidade de ventilação invasiva. Inicialmente em aleitamento materno exclusivo, necessitou complementação com leite de fórmula devido ao baixo volume de leite materno. No terceiro dia de vida apresentou vômitos de aspecto não bilioso, distensão do andar superior do abdome e dificuldade de aceitação da dieta. A radiografia simples de abdome demonstrou apenas bolha gástrica hiperdistendida. Foi mantido em jejum e nas 48 horas que se seguiram, bastava tentar a reintrodução alimentar para os sintomas tonarem a aparecer. Foi então realizado um exame contrastado de trânsito intestinal, que evidenciou esvaziamento gástrico lentificado e um afilamento na porção pilórica e início do duodeno (Figura 1).
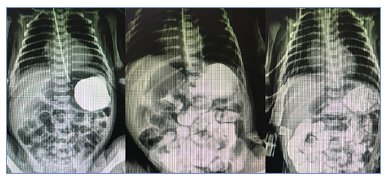 Figura 1. Imagens seriadas do trânsito intestinal.
Figura 1. Imagens seriadas do trânsito intestinal.
Em virtude dos achados sugestivos de obstrução duodenal indicou-se uma laparotomia exploradora. No transoperatório foi observada a presença de estenose hipertrófica do piloro, com duodeno íntegro e pérvio e sem sinais de má rotação intestinal associada. Realizou-se piloromiotomia à Fredet-Ramstedt e com 12 horas de pós-operatório o leite materno foi reintroduzido por via oral, com boa aceitação. O paciente evoluiu bem, recebendo alta hospitalar no quarto dia de pós-operatório, com 9 dias de vida. Atualmente tem 9 meses de vida e segue em acompanhamento ambulatorial de rotina, apresentando bom desenvolvimento neuropsicomotor e bom ganho de peso, sem dificuldades na introdução alimentar.
DISCUSSÃO
Inicialmente descrita por Hirschprung, em 1888, a EHP tem tratamento essencialmente cirúrgico, e a técnica cirúrgica que é considerada o padrão ouro até hoje foi descrita pela primeira vez por Ramstedt, em 19125. É uma doença mais prevalente no sexo masculino, como encontrado no caso aqui relatado, em uma proporção descrita de 4 a 6:15. A causa exata de sua ocorrência permanece desconhecida, no entanto, a maior probabilidade é que seja multifatorial2.
A apresentação da doença comumente ocorre entre 2 a 12 semanas de vida, tendo seu pico de incidência na quinta semana6. Apesar de existirem relatos, mesmo antigos, do aparecimento dos sintomas ainda no primeiro dia de vida7, isto é raro. A idade de início dos sintomas no caso aqui descrito foi precoce quando comparado à literatura vigente. Outro fato que chama a atenção é que além do aparecimento precoce da doença, trata-se de um paciente prematuro. Além de estudos anteriores, uma grande coorte retrospectiva realizada em 2015, concluiu que a idade cronológica da apresentação clínica geralmente aumenta à medida que a idade gestacional ao nascimento diminui3. Aparentemente o desenvolvimento da EHP em prematuros depende de um certo grau de maturação do trato digestivo nesses pacientes, desta forma, pacientes prematuros tendem a apresentar sintomas mais tardiamente quando comparados a pacientes nascidos a termo4, o que diverge do apresentado no caso em questão.
Diversos fatores de risco para o desenvolvimento desta patologia já são previamente estabelecidos, como: sexo masculino, história familiar positiva para a doença, tabagismo materno, filho primogênito, histórico de uso de eritromicina e macrolídeos e alimentação com leite de fórmula8,9. O aleitamento materno exclusivo é comprovadamente um fator protetor contra o desenvolvimento da EHP10. Como os pacientes prematuros tendem a permanecer mais tempo internados em UTI, sua exposição a alguns destes fatores de risco repetidamente pode estar associada a um aumento da EHP neste grupo de pacientes8. Fatores de risco como sexo masculino, primogênito, prematuridade e a suplementação com de leite de fórmula foram encontrados em nosso paciente.
A sintomatologia clássica descrita são os vômitos não biliosos pós-alimentares em jato2, podendo apresentar perda de peso e desidratação com alcalose metabólica severa quando não diagnosticado e tratado precocemente8. No exame físico caracteristicamente é descrita a presença da “oliva pilórica” palpável no epigástrio, correspondendo ao piloro hipertrofiado, e quando está presente, tem um valor preditivo positivo de 99% para o diagnóstico da EHP2. Além de vômito e distensão do andar superior do abdome, o paciente tratado em nosso serviço não apresentava outros sintomas ou achados.
Em relação aos exames de imagem, o padrão ouro é a ecografia de abdome que demonstra um espessamento de mais de 3mm da parede pilórica no corte transversal (medida mais específica) e um alongamento do piloro de mais de 15mm na imagem longitudinal4,9. Na avaliação ecográfica é importante observar a orientação da veia e da artéria mesentérica superior em busca de sinais de má rotação intestinal, um importante diagnóstico diferencial nestes pacientes9. Outro exame importante é a radiografia contrastada do trato digestivo alto, que também demonstra piloro alongado, com lúmen estreito e um recorte denteado no bulbo duodenal9. Em virtude da nossa suspeita inicial de obstrução duodenal, o exame de escolha foi o contrastado, que apresentou achados indicativos de necessidade de cirurgia, porém sem definição pré-operatória do diagnóstico da EHP.
Quando estamos frente a um caso de EHP, trata-se de uma emergência médica, no entanto, não é uma emergência cirúrgica. Antes da cirurgia, o paciente requer estabilização e ressuscitação adequadas. Anormalidades eletrolíticas são frequentes e perigosas, o vômito recorrente leva à uma alcalose metabólica hipocalêmica e hipoclorêmica, que precisa ser corrigida o mais precocemente possível2. Como já citado anteriormente, a piloromiotomia extra-mucosa, também conhecida como pilorotomia à Fredet-Ramstedt é o tratamento cirúrgico de escolha. Tradicionalmente realizada por meio de incisão cirúrgica laparotômica subcostal à direita, mais modernamente pode ser realizada de forma minimamente invasiva, através de incisões umbilicais e da videolaparoscopia1,2,5. As principais complicações transoperatórias são a perfuração da mucosa, que mais comumente ocorre próximo ao bordo duodenal e a piloromiotomia incompleta, que mais comumente ocorre no bordo gástrico da incisão pilórica e pode levar à recorrência precoce dos sintomas2. O paciente operado em nosso serviço não apresentou complicações nem durante a cirurgia, nem a curto e longo prazo, apresentando boa evolução e desenvolvimento após sua recuperação e alta hospitalar.
A morbidade nos pacientes prematuros parece ser maior do que nos recém-nascidos a termo, o que pode ser atribuído a uma maior incidência de doenças pulmonares crônicas e cardiopatias neste grupo de pacientes3. A mortalidade dos pacientes é considerada baixa, em torno de 1% e, geralmente, está associada ao diagnóstico tardio resultado em pacientes gravemente depletados e naqueles que não foram corretamente estabilizados antes da cirurgia5.
CONCLUSÃO
Como demonstrado neste artigo, mesmo sendo uma causa menos frequente e nem sempre esperada pela equipe assistente, a estenose hipertrófica de piloro deve ser considerada como um importante diagnóstico diferencial nas obstruções altas do trato digestivo no período neonatal precoce.
REFERÊNCIAS
1. Zhu J, Zhu T, Lin Z, Qu Y, Mu D. Perinatal risk factors for infantile hypertrofic pyloric stenosis: a meta-analysis. J Pediatr Surg. 2017 Set;52(9):1389-97.
2. El‑Gohary Y, Abdelhafeez A, Paton E, Gosain A, Murphy AJ. Pyloric stenosis: an enigma more than a century after the first successful treatment. Pediatr Surg Int. 2018 Jan;34(1):21-7.
3. Costanzo C, Vinocur C, Berman L. Prematurity affects age of presentation of pyloric stenosis. Clin Pediatr (Phila). 2017 Fev;56(2):127-31.
4. Katumba-Lunyenya J, Misra I, Chawda N, Erumbala G. Can you be too premature to develop pyloric stenosis? BMJ Case Rep. 2012;2012:bcr2012006592. DOI: https://doi.org/10.1136/bcr-2012-006592
5. Ndongo R, Tolefac PM, Tambo FFM, Abanda MH, Ngowe MN, Fola O, et al. Infantile hypertrophic pyloric stenosis: a 4-year experience from two tertiary care centres in Cameroon. BMC Res Notes. 2018 Jan;11(1):1-5. DOI: https://doi.org/10.1186/s13104-018-3131-1
6. Kapoor R, Kancherla V, Cao Y, Oleson J, Suhl J, Canfield MA, et al. Prevalence and descriptive epidemiology of infantile hypertrophic pyloric stenosis in the United States: a multistate, population-based retrospective study, 1999-2010. Birth Defects Res. 2019 Fev;111(3):159-69.
7. Ali KI, Haddad MJ. Early infantile hypertrophic pyloric stenosis: surgery at 26 hours of age. Eur J Pediatr Surg. 1996 Ago;6(4):233-4.
8. Stark CM, Rogers PL, Eberly MD, Nylund CM. Association of prematurity with the development of infantile hypertrophic pyloric stenosis. Pediatr Res. 2015 Ago;78(2):218-22.
9. Naffaa L, Barakat A, Baassiri A, Atweh LA. Imaging acute non-traumatic abdominal pathologies in pediatric patients: a pictorial review. J Radiol Case Rep. 2019 Jul;13(7):29-43.
10. Ezomike UO, Ekenze SO, Amah CC, Nwankwo EP, Obianyo NE. Infantile hypertrophic pyloric stenosis – our experience and challenges in a developing country. Afr J Paediatr Surg. 2018 Jan/Mar;15(1):26-30.
Hospital Universitário do Oeste do Paraná (HUOP), Departamento de Pediatria & Cirurgia Pediátrica - Cascavel - Paraná - Brasil.
Endereço para correspondência:
Carolina Talini
Hospital Universitário do Oeste do Paraná (HUOP)
Av. Tancredo Neves, nº 3224, Santo Onofre
Cascavel - PR. Brasil. CEP: 85806-470
E-mail: caroltalini@yahoo.com.br
Data de Submissão: 27/04/2020
Data de Aprovação: 05/06/2020
Recebido em: 27/04/2020
Aceito em: 05/06/2020


