O pericárdio, constituído por uma dupla membrana que envolve o coração e a raiz dos grandes vasos, tem como principais funções a proteção mecânica cardíaca e proteção contra infeções ou disseminação tumoral de estruturas vizinhas1. A pericardite pode ocorrer isoladamente ou subjacente a doenças sistêmicas, consistindo na inflamação dos folhetos pericárdicos, por acumulação de líquido, sendo a sua gravidade dependente do volume do derrame pericárdico, da sua distensibilidade e do tempo de instalação2. Por ser pouco frequente em idade pediátrica e ter apresentação muitas vezes inespecífica, é importante uma forte suspeição clínica1. Etiologicamente pode ocorrer por doença infeciosa, neoplásica, reumatológica, por vasculite, intoxicação, uremia, hipotiroidismo, iatrogenia, trauma ou ser idiopática3.
O tamponamento cardíaco é uma emergência médica2, constituindo a complicação mais grave de derrame pericárdico, comprometendo a função cardíaca, podendo culminar em choque. Ocorre quando o volume acumulado limita o enchimento ventricular, provocando um aumento de pressão intrapericárdica2, diminuição do débito cardíaco e aumento da pressão venosa central com engurgitamento jugular, hepatomegalia e dispneia3. A suspeição clínica baseia-se na tríade de Beck (presente em 30-40% dos casos): distensão venosa jugular, hipotensão e sons cardíacos hipofonéticos, sendo a ecocardiografia o exame de diagnóstico definitivo2. Descrevemos dois casos de tamponamento cardíaco, com diferentes causas, um deles em doente posteriormente diagnosticada com lúpus eritematoso sistêmico (LES) e o outro como complicação de tuberculose em doente imunocomprometido.
RELATO DE CASOCaso 1
Sexo feminino, 17 anos, desde há um ano com toracalgia, poliartralgias, fotossensibilidade e alopecia. Sem febre, anorexia, perda ponderal, alterações cutâneas, aftas orais, hiperemia conjuntival, Fenômeno de Raynaud, sintomas respiratórios ou gastrointestinais. Um mês antes da admissão hospitalar, recorreu ao serviço de urgência (SU) por dispneia, ortopneia e toracalgia, com radiografia de tórax e eletrocardiograma (ECG) sem alterações. Teve alta medicada com analgesia e anti-inflamatórios não esteroides (AINEs) sem melhoria. Por agravamento clínico, regressou ao SU. À observação: febril (temperatura: 38,5ºC), pressão arterial (PA): 109/72mmHg, frequência respiratória (FR): 20cpm, frequência cardíaca (FC): 140bpm, auscultação cardíaca (AC): sons cardíacos hipofonéticos, auscultação pulmonar (AP): murmúrio vesicular diminuído nas bases; edema ligeiro das tibiotársicas. Laboratorialmente: hemoglobina 9,6g/dL, leucócitos 6.500/uL (5.532/uL neutrófilos, 578/uL linfócitos), plaquetas 293.000/uL, ureia 26mg/dL, creatinina 0,7mg/dL e PCR 7,38mg/dL. Radiografia de tórax: cardiomegalia e infiltrado intersticial bilateral (Figura 1). ECG: taquicardia sinusal com supradesnivelamento ST sugestivo de pericardite aguda; ecocardiograma: derrame pericárdico volumoso (“swinging heart”, 33mm), conteúdo ecograficamente translúcido; função sistólica diminuída; veia cava inferior (VCI) pletórica com colapso inspiratório reduzido (Figura 2). Pela iminência de tamponamento realizou pericardiocentese. Líquido pericárdico (LP): 800mL de conteúdo sero-hemático, características de exsudado inflamatório, pH 6,8, proteínas 6g/dL, glicose <2mg/dL, lactato desidrogenase (LDH) 1.638U/L, 31.204 céls./µL, neutrófilos: 91%, linfócitos: 1%, monócitos: 8%, ADA 35,7U/L, células neoplásicas e exame bacteriológico negativos. Iniciada terapêutica com AINEs, ácido acetilsalicílico (AAS) e colchicina com melhoria. Por suspeita de doença autoimune/reumática iniciou terapêutica com hidroxicloroquina. Após exclusão de infecção, o estudo de autoimunidade (Tabela 1) e cumprir critérios para LES (SLICC- Systemic Lupus Internacional Collaborating Clinics), associou-se prednisolona à terapêutica instituída, com melhoria progressiva.
 Figura 1. Radiografia de tórax (Caso 1): cardiomegalia com "coração em moringa" e apagamento da cintura hilar.
Figura 1. Radiografia de tórax (Caso 1): cardiomegalia com "coração em moringa" e apagamento da cintura hilar.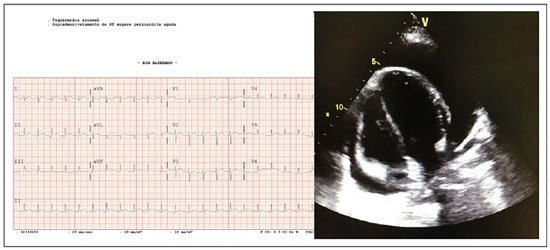 Figura 2. ECG (caso 1): taquicardia sinusal com supradesnivelamento ST sugestivo de pericardite aguda e ecocardiograma mostrando derrame pericárdico volumoso ("swinging heart").
Figura 2. ECG (caso 1): taquicardia sinusal com supradesnivelamento ST sugestivo de pericardite aguda e ecocardiograma mostrando derrame pericárdico volumoso ("swinging heart").
Sexo masculino, 16 anos, antecedentes de doença de Crohn, sob azatioprina e adalimumab. Três dias antes da admissão hospitalar recorreu ao SU por toracalgia. Teve alta medicado com amoxicilina-ácido clavulânico por pneumonia. Por agravamento de toracalgia, febre e tosse seca, recorreu novamente ao SU. À observação: SpO2: 97%, FR: 20cpm, FC: 98bpm, PA: 112/80mmHg. AC: sons cardíacos hipofonéticos, AP: murmúrio vesicular diminuído à direita. Abdômen: doloroso à palpação no hipocôndrio direito e epigastro. Laboratorialmente: 12,8g/dL hemoglobina, 3.500/uL leucócitos, 2.100/uL neutrófilos, 940/uL linfócitos, 286.000/uL plaquetas, PCR 11,58mg/dL, VS 84mm. Radiografia tórax: infiltrado no terço médio direito, suspeita de derrame pleural. Ecografia toracoabdominal: derrame pleural direito com broncograma aéreo, compatível com pneumonia; hepatomegalia, nódulos esplênicos, adenopatias no tronco celíaco, não sendo possível excluir doença linfoproliferativa/infeção por agente atípico. Medicado com cefotaxima, azitromicima e vancomicina, 72h após o internamento, houve agravamento respiratório, necessitando de cuidados intensivos. TC toracoabdominal: derrame pericárdico (35mm), derrame pleural posterior direito, broncograma aéreo compatível com processo pneumônico, imagens micronodulares pulmonares; adenomegalias mediastínicas; hepatoesplenomegalia, lesões esplênicas hipocaptantes (disseminação hematogênica de processo infecioso?) (Figura 3). Ecocardiograma: volumoso derrame pericárdico (25-30mm), hipoecogênico; colapso das cavidades direitas; VCI pletórica mantendo algum colapso inspiratório (Figura 4). Foi realizada pericardiocentese, LP: 400mL de líquido amarelo citrino, pH 7,4, proteínas 6,8g/dL, glicose 89mg/dL, LDH: 464U/L, 1.287 céls./µL, neutrófilos 2%, linfócitos 95%, monócitos 3%, ADA 53U/L, PCR para Mycobacterium tuberculosis (Mt) negativa. Sob hipóteses diagnósticas: doença proliferativa versus tuberculose, manteve investigação (Tabela 1). Foi confirmada tuberculose e iniciou terapêutica antibacilar com melhoria.
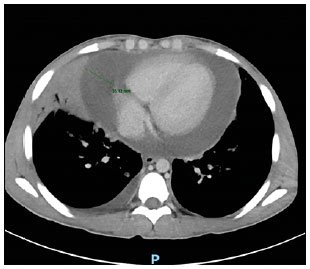 Figura 3. TC toracoabdominal (caso 2): derrame pericárdico volumoso (35mm).
Figura 3. TC toracoabdominal (caso 2): derrame pericárdico volumoso (35mm). Figura 4. Ecocardiograma (caso 2): derrame pericárdico (25-30mm) com colapso das cavidades direitas.
Figura 4. Ecocardiograma (caso 2): derrame pericárdico (25-30mm) com colapso das cavidades direitas.A pericardite é pouco frequente em idade pediátrica, sendo necessário uma elevada suspeita para o seu diagnóstico1. De causa multifatorial, as complicações variam com a etiologia, sendo o tamponamento cardíaco a complicação mais grave. Mais de metade dos tamponamentos decorrentes de uma pericardite tem como causa patologia maligna, tuberculose ou outra infeção2. Em idade pediátrica e dentro das causas infeciosas, a infeção viral constituí a causa mais frequente1.
Descrevemos dois casos de tamponamento cardíaco como manifestação de LES e tuberculose. O LES apresenta frequentemente manifestações cardiovasculares, sendo a pericardite a principal, contudo o tamponamento cardíaco é raro (1-2%)4,5. No caso descrito de tuberculose, salienta-se a particularidade de ser um doente a cumprir terapêutica imunossupressora.
O tamponamento cardíaco manifesta-se de forma aguda, subaguda ou crônica, dependendo do tempo de velocidade de acumulação do líquido intrapericárdico e da eficácia dos mecanismos compensatórios. No caso de LES, os sintomas tiveram um ano de evolução, agravando um mês antes da admissão hospitalar, verificando-se uma instalação insidiosa. No caso de tuberculose a instalação foi aguda, com agravamento clínico em 72h.
Cinicamente apresenta-se com dispneia, ortopneia, toracalgia e ansiedade, podendo observar-se tosse, rouquidão, soluços, náuseas e disfagia. A primeira doente apresentou toracalgia, dispneia e ortopneia, ao contrário do segundo caso apenas com toracalgia, justificada pela pneumonia. Os achados mais comuns são hipotensão e taquicardia, a última constituindo um dos sinais mais evidentes de tamponamento iminente, presente em ambos. Classicamente, a AC é hipofonética, também foi verificado. O pulso paradoxal (redução superior a 10mmHg na PA sistólica durante a inspiração) é um sinal característico, não estando sempre presente nem sendo específico2.
Mediante suspeita clínica, são necessários exames complementares de diagnóstico (ECD). A radiografia de tórax pode apresentar-se sem alterações ou com pequenos derrames, o que foi observado no segundo caso. Quando o derrame é superior a 200mL, é possível identificar-se aumento da silhueta cardíaca, “coração em moringa” e ingurgitamento da veia cava superior2,6, verificado no LES. Na radiografia de tórax de perfil, uma distância superior a 2mm entre a gordura epicárdica e a face posterior do esterno, chamado “sinal da gordura epicárdica” pode estar presente2. Na suspeita de pericardite ou tamponamento dever ser realizado um ECG. Em idade pediátrica, a principal causa de supradesnivelamento ST é a pericardite (caso 1). A baixa voltagem ou alternância elétrica (manifestada por alterações na amplitude e polarização dos complexos QRS e/ou onda T) são sinais a serem valorizados2. Confirmada a pneumonia por ecografia torácica (este exame não foi realizado ab initio no segundo caso). O ecocardiograma é o exame de eleição, devendo ser realizado atempadamente, permitindo caraterizar e quantificar o derrame, prevendo a repercussão hemodinâmica. A compressão das cavidades direitas, dilatação da VCI sem colapso inspiratório e “coração balançante”, sugerem tamponamento2,6, achados em ambos os doentes. Pela menor massa muscular e pressão, as cavidades cardíacas direitas são as inicialmente atingidas. O colapso do ventrículo direito é o primeiro sinal de compromisso hemodinâmico, seguido do colapso da aurícula homolateral, constituindo o sinal ecocardiográfico mais sensível do tamponamento2,6, o que foi verificado no segundo caso.
Na pericardite não complicada, a terapêutica assenta no tratamento da causa subjacente, em repouso, AINEs, AAS e fluidoterapia de forma a manter o volume intravascular e evitar compromisso hemodinâmico. Parece haver evidência que a colchicina diminui a persistência de sintomas e o risco de recidivas2,6, terapêutica esta utilizada no primeiro caso. Pela diminuição da pré-carga, o uso de diuréticos está contraindicado. No tamponamento cardíaco, a pericardiocentese é emergente. Na ocorrência de parada cardíaca é fundamental, pois a eficácia das compressões cardíacas está comprometida pelo derrame2. Este procedimento auxilia, concomitantemente, a investigação da causa subjacente.
A pericardiocentese foi realizada, sem complicações, nos dois doentes, procedendo-se ao estudo do LP. Na doente com LES, observou-se líquido de conteúdo sero-hemático (sugestivo de tuberculose, neoplasia, doença do tecido conjuntivo, uremia ou idiopática), com características inflamatórias, excluindo-se infecção e patologia neoplásica. Considerando a clínica e outros achados indicativos de doença autoimune e realizada a investigação, o diagnóstico de LES foi feito. No segundo caso, apesar do LP apresentar PCR para Mt negativa, demostrou um valor de ADA 53U/L, sugestivo de tuberculose (ADA>50U/L), tendo sido confirmado, aliando-se a clínica, antecedentes e investigação.
CONCLUSÃO
Pela emergência médica que o tamponamento cardíaco constitui e pela sua baixa frequência em idade pediátrica, são fundamentais a elevada suspeição clínica e a rápida intervenção, sendo o ecocardiograma e a pericardiocentese o exame e a terapêutica de eleição1.
REFERÊNCIAS
1. Brandão CP, Trigo C, Pinto FF. Pericardite - apresentação e características numa população pediátrica. Rev Port Cardiol. 2019;38(2):97-101.
2. Domingues VS. Tamponamento cardíaco da etiologia ao tratamento. CIP. 2012;(1):29-35.
3. Carrera MS, Domingo EB. Dolor torácico. In: Fernandez JG, Sánchez AC, Bonis AB, Suso JM, Domínguez JR, eds. Manual de diagnóstico y terapéutica em pediatria. 6ª ed. Madrid: Panamericana; 2017. p. 229-37.
4. Soler SG, Palencia LT, Doménech MR, Salazar RGJ. Derrame pericárdico severo como debut de lupus eritematoso sistémico. Rev Sociedad Val Reuma. 2007;2(2):53-6.
5. Mocarzel LOC, Lanzieri PG, Montes RA, Gismondi RAOC, Mesquita CT. Lúpus eritematoso sistémico: revisão das manifestações cardiovasculares. Int J Cardiovasc Sci. 2015 Mai/Jun;28(3):251-61.
6. Montera MW, Mesquita ET, Colafranceschi AS, Oliveira Junior AM, Rabischoffsky A, Ianni BM, et al. I Diretriz brasileira de miocardites e pericardites. Arq Bras Cardiol. 2013;100(4 Supl 1):14-26.
7. Hoit B, Gersh B, Hoekstra J, Yeon SB. Cardiac tamponade. UpToDate [Internet]. 2019; [acesso em ANO Mês dia]. Disponível em: https://www.uptodate.com/contents/cardiac-tamponade
8. Imazio M, Oh J, Yeon SB. Pericardial involvement in systemic autoimmune diseases. UpToDate [Internet]. 2019; [acesso em ANO Mês dia]. Disponível em: https://www.uptodate.com/contents/pericardial-involvement-in-systemic-autoimmune-diseases
9. Stout J, Bernardo J, Baron E. Tuberculosis pericarditis. UpToDate [Internet]. 2019; [acesso em ANO Mês dia]. Disponível em: https://www.uptodate.com/contents/tuberculous-pericarditis
10. Vorster MJ, Allwood BW, Diacon AH, Koegelenber CF. Tuberculous pleural effusions: advances and controversies. J Thorac Dis. 2015 Jun;7(6):981-91. DOI: https://doi.org/10.3978/j.issn.2072-1439.2015.02.18
1. Hospital de Torres Novas- Centro Hospitalar do Médio Tejo, Pediatria - Torres Novas - Lisboa e Vale do Tejo - Portugal
2. Hospital Professor Dr. Fernando da Fonseca, Pediatria - Lisboa - Lisboa - Portugal
Endereço para correspondência:
Filipa Valadares
Hospital de Torres Novas - Centro Hospitalar do Médio Tejo
Rua Xanana Gusmão, nº 45, Torres Novas, Portugal
CEP: 2350-754
E-mail: fvaladaresb@gmail.com
Data de Submissão: 19/03/2020
Data de Aprovação: 06/05/2020
Recebido em: 19/03/2020
Aceito em: 06/05/2020


