Vivemos uma pandemia provocada pelo SARS-CoV-2, um vírus de transmissão predominantemente respiratória, da família dos coronavírus, descoberto em dezembro de 2019, na cidade de Wuhan, na China1.
Apesar do trato respiratório ser a via preferencial de multiplicação viral em qualquer faixa etária, com evolução benigna e oligo ou assintomática na infância, nos últimos meses, temos observado maior incidência de grave sintomatologia não pulmonar na faixa etária pediátrica2,3. Dentre estes sintomas estão os semelhantes à doença de Kawasaki (DK)4; o acometimento gastrointestinal5; o envolvimento cardíaco (variando de miocardite à vasculite aneurismática); e, ainda, o choque circulatório com potencial falência de múltiplos órgãos e óbito, também conhecido como síndrome inflamatória multissistêmica6-8.
Neste contexto, apresentamos dois casos de pacientes pediátricos infectados pelo SARS-CoV-2 apresentando formas graves e distintas de envolvimento cardíaco, internados na UTIP de um hospital terciário localizado na cidade do Rio de Janeiro. Almejamos agregar conhecimento para futuros estudos a respeito do acometimento predominantemente cardiovascular, provavelmente secundário ao SARS-CoV-2, um tema pouco explorado e com terapias não unificadas na pediatria.
RELATO DE CASOCaso 1
Paciente masculino, 1 ano e 5 meses, pardo, previamente hígido, filho de pais contactantes de portadores da COVID-19 e com sintomas respiratórios leves, dá entrada na emergência com lesões cutâneas urticariformes e purpúricas difusas e não pruriginosas (Figura 1), edemas de extremidades, diarreia não sanguinolenta, rinorreia e febre alta durante três dias. Inicialmente, o teste rápido IgM e IgG para o SARS-CoV-2 era negativo, mas o swab naso e orofaríngeo pela técnica da polymerase chain reaction (PCR) era positivo, e apesar de estabilidade clínica, o D-dímero denotava elevado risco trombogênico, optando-se por transferência para UTIP. No quarto dia da doença, verificou-se elevação do peptídeo natriurético tipo B (pró-BNP) e das enzimas cardíacas, exceto pela troponina (Tabela 1); onda T apiculada no eletrocardiograma (ECG); dilatação coronariana esquerda de aproximadamente 2,5mm, sem lesões aneurismáticas e com fração de ejeção (FE) de 57% no ecocardiograma (ECO); e normalidade em doppler venoso de membros inferiores e de vasos cervicais e em doppler arterial de carótidas.
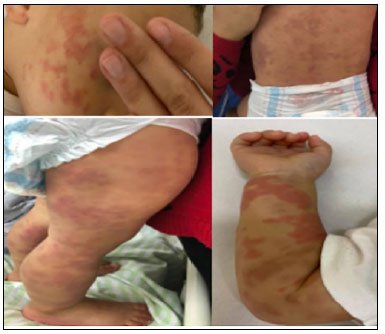 Figura 1. Manifestações cutâneas da COVID-19: lesões vasculares cutâneas difusas, referente ao paciente do caso 1. Foto autorizada pelos pais.
Figura 1. Manifestações cutâneas da COVID-19: lesões vasculares cutâneas difusas, referente ao paciente do caso 1. Foto autorizada pelos pais.Após exclusão de arboviroses e de outras infecções virais e bacterianas comunitárias, foi aventado a hipótese de doença de Kawasaki incompleta e iniciado imunoglobulina venosa humana (IVIZG - 2g/kg/dia) e ácido acetilsalicílico (AAS - 80mg/kg/dia, posteriormente reduzido para 5mg/kg/dia). Criança manteve-se afebril e em excelente estado geral durante toda a internação, com resolução das lesões cutâneas em 72 horas após admissão, redução do diâmetro coronariano para 1,8mm e elevação FE para 70% no ECO de controle uma semana após início do tratamento medicamentoso. Evoluiu com alta hospitalar no décimo segundo dia da doença, em uso de AAS (5mg/kg/dia).
Caso 2
Paciente feminina, hígida, parda, 3 anos, sem contactantes com a COVID-19, é admitida com 6 dias de febre, dor abdominal em fossa ilíaca direita, vômitos e discreto exantema macular em membros superiores. Após 12 horas, evoluiu com alteração de sensório, distúrbio de perfusão, taquicardia com ritmo cardíaco irregular e oligúria. Foi transferida para UTIP sendo acoplada à prótese ventilatória e iniciado inotrópico para compensação hemodinâmica. Inicialmente, apenas o IgG para o SARS-CoV-2 era positivo; seus marcadores inflamatórios e D-dímero eram elevados (Tabela 1), sendo optado pelo início de anticoagulação profilática, apresentava opacidades em vidro fosco com consolidação e aerobroncogramas de permeio em 25 a 50% do parênquima pulmonar e apêndice com 6mm de diâmetro, com mínima densificação adiposa adjacente, pequena quantidade de líquido livre e sem linfonodomegalias profundas em exames tomográficos.
Evoluiu com infra desnivelamento de segmento ST nas derivações DII, V2 e V3, elevação das enzimas cardíacas e elevação de pró-BNP (Tabela 1), apesar da preservação da função cardíaca com FE de 67% (em uso de amina), da normalidade do diâmetro coronariano e da ausência de lesões aneurismáticas em ECO. Neste interim, o PCR para SARS-CoV-2 positivou, sendo iniciado metilprednisolona (2mg/kg/dia por 7 dias) pela hipótese de MIS-C, com posterior redução até suspensão em 2 semanas.
Após 72 horas, foi possível extubação eletiva e suspensão de droga vasoativa. No entanto, evoluiu com ptose palpebral esquerda (sem anisocoria); movimentos clônicos do tipo piscar do olho esquerdo e do quadrante inferior de hemiface esquerda; movimentos discinéticos orofaciais de língua e boca e hiperreflexia profunda em membros inferiores. Tomografia computadorizada (TC) de crânio não evidenciou sangramento e/ou isquemia e PCR para SARS-CoV-2 foi negativo no líquor. Pela suspeita de epilepsia parcial contínua, iniciou-se fenitoína empiricamente e, 48 horas após, houve resolução completa do quadro neurológico com suspensão da droga em 7 dias.
Recebeu alta no décimo sexto dia de internação com resolução das provas inflamatórias e dos marcadores de lesão cardíaca, além do D-dímero em queda (Tabela 1), sem anticoagulação e em uso de AAS (5mg/kg/dia).
DISCUSSÃO
Com o avançar da pandemia, vimos a incidência da COVID-19 e sua gravidade na população pediátrica aumentar. Enquanto na maioria das publicações científicas, crianças com as formas graves da doença apresentam uma média entre 5 e 8 anos de idade, nossa casuística ocorreu em idades menores, de 1 e 3 anos, respectivamente2-8.
A MIS-C, uma manifestação grave e variada desta doença, inicialmente descrita no final de abril de 2020, é diagnosticada segundo critérios propostos pela Organização Mundial de Saúde (OMS) e Centers for Disease Control and Prevention (CDC) dos Estados Unidos9,10. Os casos apresentados se enquadram nestes critérios, revelando a amplitude e a diversidade do comprometimento sistêmico relacionado à COVID-19. Inclusive, ambos pertencem à etnia mais prevalente na literatura, negros e pardos11.
Segundo coortes europeias, muitas crianças apresentam manifestações semelhantes à DK completa ou incompleta, com algumas particularidades, tais como uma menor faixa etária de acometimento, o comprometimento gastrointestinal mais exuberante e o maior risco de choque ou de comprometimento cardíaco5,11. Em conformidade com o que tem sido relatado, ambos apresentaram febre e quadro abdominal como sintomatologia inicial, inclusive mimetizando abdome agudo, como no caso 25. Diante de um quadro cutâneo sugestivo de vasculite, a presença de dilatação coronariana, dos sintomas gastrointestinais e do PCR positivo para o SARS-CoV-2, o primeiro caso nos remeteu a uma DK incompleta, mesmo que na presença de achados não usuais. Chamava atenção o bom estado geral do paciente, a alteração não significativa das provas de atividade inflamatórias e o acometimento cardíaco precoce, ainda na fase aguda da doença, e significativo do ponto de vista ecocardiográfico.
Contrastando clinicamente com o primeiro caso, o segundo apresentou-se de forma grave, com rápida evolução para o choque circulatório, com necessidade de droga vasoativa, assim como 47% dos pacientes pediátricos de uma coorte inglesa3. Neste caso, também observamos um acometimento cardíaco incomum. Apesar das alterações eletrocardiográficas e da elevação das provas inflamatórias e enzimas cardíacas, não houve comprometimento da FE. No entanto, deve-se levar em consideração o uso de inotrópico no momento da realização do ECO.
Estudos recentes mostram que crianças com marcadores de injúria miocárdica positivos possuem maior propensão a piores desfechos, como a falência cardíaca aguda, quando FE atinge valores próximos de 30%11. Percebemos que ambos os pacientes em estudo demostravam elevação das enzimas cardíacas e dos marcadores inflamatórios. Porém, no caso 2, esta era mais expressiva a despeito de uma FE limítrofe na vigência de amina, o que diverge da literatura vigente.
Com uma amostra escassa e consequente falta de estudos controlados, pouco se sabe sobre a terapia mais adequada para estes pacientes. Sendo assim, vale destacar o uso da IVIZG e do AAS de maneira similar à usada na DK no caso 1, visando a não progressão para sua complicação mais temida, a aneurismática12. Acredita-se que dois terços dos pacientes com dilatação coronariana menor que 5mm, tenham resolução desta alteração em até 30 dias, ainda na fase aguda da doença; que 50-70 % apresentem regressão em até 2 anos; e que passado este período raramente estas lesões cronificam13. Tal fato, poderia explicar a não progressão aneurismática neste paciente.
Ressaltamos ainda, no caso 2, o papel da corticoterapia venosa no controle da resposta imunológica secundária à liberação exacerbada de citocinas na MIS-C. Em conformidade com recomendações recentemente publicada quanto ao uso de heparina profilática em crianças como fatores de risco para trombose, vale destacar a anticoagulação profilática oferecida a este paciente14,15. O quadro infeccioso, a presença de um cateter venoso profundo instalado, os marcadores inflamatórios alterados e o envolvimento cardíaco foram decisivos para o início desta profilaxia.
Assim, nossa amostra demostra a variedade clínica e laboratorial da fase aguda de dois casos pediátricos com provável comprometimento cardiovascular pelo SARS-CoV-2, mas que felizmente apresentaram evoluções satisfatórias.
CONCLUSÃO
As observações no decorrer da pandemia deixaram claro que a população pediátrica não apresenta apenas as formas clínicas leves da COVID-19. Em consonância com o que tem sido demonstrado, estes dois casos ilustram fenótipos de acometimento inflamatório com manifestações cardiovasculares graves e variadas. Fica evidente a necessidade de novos estudos que reúnam casuísticas para aprimorar o conhecimento sobre as diferentes apresentações desta doença, a fim de otimizar estratégias diagnósticas e terapêuticas.
REFERÊNCIAS
1. Dong Y, Mo X, Hu Y, Qi X, Jiang F, Jiang Z, et al. Epidemiology of COVID-19 among children in China. Pediatrics. 2020 Jun;145(6):e20200702.
2. Riphagen S, Gomez X, Gonzalez-Martinez C, Wilkinson N, Theocharis P. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet. 2020 Mai;395(10237):1607-8.
3. Whittaker E, Bamford A, Kenny J, Kaforou M, Jones CE, Shah P, et al. Clinical characteristics of 58 children with a pediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2. JAMA. 2020 Jun;324(3):259-69.
4. Verdoni L, Mazza A, Gervasoni A, Martelli L, Ruggeri M, Ciuffreda M, et al. An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. Lancet. 2020 Jun;395(10239):1771-8.
5. Tullie L, Ford K, Bisharat M, Watson T, Thakkar H, Mullassery D, et al. Gastrointestinal features in children with COVID-19: an observation of varied presentation in eight children. Lancet Child Adolesc Health. 2020 Jul;4(7):e19-e20.
6. Cheung EW, Zachariah P, Gorelik M, Boneparth A, Kernie SG, Orange JS, et al. Multisystem inflammatory syndrome related to COVID-19 in previously healthy children and adolescents in New York city. JAMA. 2020 Jun;e2010374.
7. Grimaud M, Starck J, Levy M, Marais C, Chareyre J, Khraiche D, et al. Acute myocarditis and multisystem inflammatory emerging disease following SARS-CoV-2 infection in critically ill children. Ann Intensive Care. 2020;10:69.
8. Belhadjer Z, Méot M, Bajolle F, Khraiche D, Legendre A, Abakka S, et al. Acute heart failure in multisystem inflammatory syndrome in children (MIS-C) in the context of global SARS-CoV-2 pandemic. Circulation. 2020;142(5):429-36.
9. World Health Organization (WHO). Multisystem inflammatory syndrome in children and adolescents with COVID-19. Scientific brief. Geneva: WHO; 2020.
10. Centers for Disease Control and Prevention (CDC). Reporting multisystem inflammatory syndrome in children (MIS-C) [Internet]. Atlanta: CDC; 2020; [acesso em 2020 Jun 09]. Disponível em: https://www.cdc.gov/mis-c/pdfs/hcp/MIS-Children-Handout-FINAL.pdf
11. Belot A, Antona D, Renolleau S, Javouhey E, Hentgen V, Angoulvant F, et al. SARS-CoV-2-related paediatric inflammatory multisystem syndrome, an epidemiological study, France, 1 March to 17 May 2020. Euro Surveill. 2020 Mar;25(22):1-6.
12. Hedrich CM, Schnabel A, Hospach T. Kawasaki disease. Front Pediatr. 2018 Jan;6:198.
13. McCrindle BW, Rowley AH, Newburger JW, Burns JC, Bolger AF, Gewitz M, et al. Diagnosis, treatment, and long-term management of Kawasaki disease: a scientific statement for health professionals from the American Heart Association. Circulation. 2017;135(17):e927-e99.
14. Castelli R, Gidaro A. Abnormal hemostatic parameters and risk of thromboembolism among patients with COVID-19 infection. J Hematol. 2020 Abr;9(1-2):1-4.
15. Loi M, Branchford B, Kim J, Self C, Nuss R. COVID‐19 anticoagulation recommendations in children. Pediatr Blood Cancer. 2020 Jun;67(9):1-3.
Hospital Naval Marcilio Dias, Pediatria - Rio de Janeiro - Rio de Janeiro - Brasil
Endereço para correspondência:
Dakeny da Vitória Souza
Hospital Naval Marcilio Dias. Rua César Zama, 185 - Lins de Vasconcelos, Rio de Janeiro - RJ, Brasil. CEP: 20725-090
E-mail: dakeny_@hotmail.com
Data de Submissão: 29/06/2020
Data de Aprovação: 03/07/2020
Recebido em: 29/06/2020
Aceito em: 03/07/2020



