A fisiopatologia das doenças inflamatórias multissistêmicas, possivelmente associadas ao SARS-CoV-2 é, ainda, pouco conhecida. Há registros de casos de pacientes previamente hígidos que após adquirirem a infecção, manifestaram quadros de exantema papulovesiculares, urticariforme, morbiliforme, eritema pérnio, entre outros exantemas virais não especificados, alguns semelhantes à síndrome de Kawasaki1,2.
Nas publicações, observa-se que os sintomas respiratórios na infecção pelo SARS-CoV-2, em sua maioria, são leves e escassos, sendo precedidos ou seguidos do exantema e outras lesões tegumentares, como livedo reticular e lesões isquêmicas3. A maioria dos casos são autolimitados, sem grandes relatos de complicações, porém em pacientes com a síndrome inflamatória multissistêmica pediátrica temporariamente associada ao SARS-CoV-2 (SIM-P), já foram identificados pacientes com maior potencial de gravidade4,5.
Devido à escassez de dados na literatura sobre manifestações cutâneas presentes na infecção por SARS-CoV-2, os autores objetivam contribuir com evidências sobre essas manifestações na SIM-P.
RELATO DE CASO
Paciente do sexo feminino, 10 anos de idade, procurou serviço de pediatria com queixa de artralgia em punhos e tornozelos, edema de mãos e pés e febre persistente com duração de 2 dias (antes da admissão hospitalar). Evoluiu com surgimento de máculas e pápulas hiperemiadas, difusas pelo corpo, com prurido intenso associado à odinofagia e tosse produtiva (Figuras 1 e 2). Ao exame físico, apresentava edema bipalpebral, máculas e placas urticariformes difusas pelo corpo, mas com melhora da artralgia e prurido, após administração de dexclorfeniramina e dipirona. A pressão arterial era 110x90mmHg. Foi de alta com analgesia e anti-histamínico regular. Retornou 24 horas após, com evolução das máculas e pápulas urticariformes para arroxeadas (em face, tronco e membros superiores e inferiores), vesículas em face (Figuras 3 e 4), febre de 39,3°C, artralgia em punhos e tornozelos, além de dois episódios eméticos. Realizado tratamento para anafilaxia e coleta de RT-PCR para SARS-CoV-2. Laboratório com as seguintes alterações: hemograma (15.500 leucócitos: 94.5% neutrófilos, 21% bastões,1,7% monócitos, 3.4% linfócitos; PCR: 307,71mg/L (valor de referência: 0 à 5mg/l), VHS 61mm (valor de referência: 0 à 10mm/hora), TAP: 65.7% (valor de referência: 70 à 100%), TTPA: 41.6 segundos (valor de referência: 24.5 à 37.5 segundos).
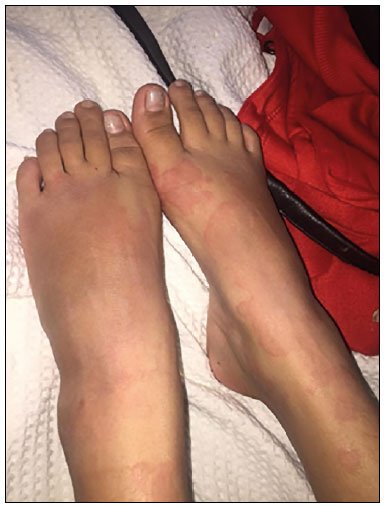 Figura 1. Exantema maculopapular, pruriginoso e edema de pés e tornozelo (admissão).
Figura 1. Exantema maculopapular, pruriginoso e edema de pés e tornozelo (admissão).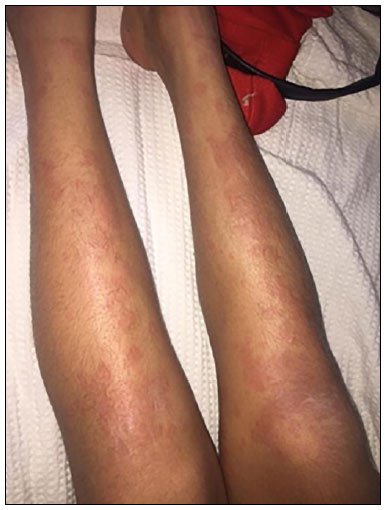 Figura 2. Exantema maculopapular pruriginoso em membros (admissão).
Figura 2. Exantema maculopapular pruriginoso em membros (admissão).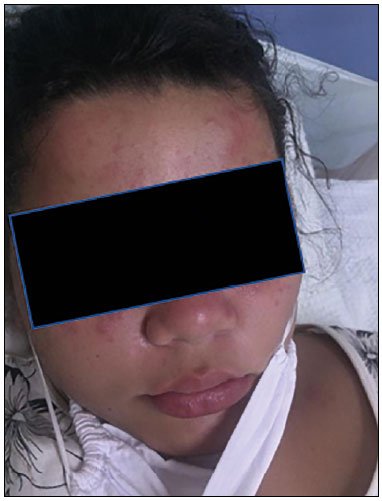 Figura 3. Exantema maculopapular e vesicular violáceo em face (4° dia evolução).
Figura 3. Exantema maculopapular e vesicular violáceo em face (4° dia evolução). Figura 4. Exantema maculopapular violáceo (4° dia evolução).
Figura 4. Exantema maculopapular violáceo (4° dia evolução).Foi prescrito ceftriaxona 4g/dia durante 48 horas até resultado da hemocultura que foi negativa. A paciente evoluiu com anafilaxia (piora das lesões urticariformes e presença de dispneia), feita adrenalina 0.01mg/kg via intramuscular, com boa resposta. O resultado do teste rápido para SARS-CoV-2 (IgM e IgG) foi não reagente, mas a paciente estava no 5º dia de doença. O resultado do RT-PCR para SARS-CoV-2, coletado no 3º dia de doença foi positivo. Radiografia de tórax sem alterações.
Foi diagnosticada com SIM-P (Tabela 1) por apresentar os critérios de acordo com documento publicado pela Organização Mundial de Saúde (OMS)6.
A paciente foi transferida à UTI para monitorização e tratamento com imunoglobulina humana endovenosa (2g/kg/dose única), infundida em 24horas. A equipe médica responsável optou pela não prescrição de ácido acetilsalicílico (AAS), visto que a paciente não apresentava todos os critérios para doença de Kawasaki completa. O resultado do ecocardiograma com doppler foi normal. Após o término da infusão de imunoglobulina, a paciente foi transferida para a enfermaria pediátrica, sem intercorrências. Melhora completa das lesões cutâneas. Obteve alta hospitalar após 9 dias de internação. Segue em acompanhamento ambulatorial na reumatologia pediátrica.
Na Tabela 2, são apresentados os exames laboratoriais realizados pela paciente, as datas e seus respectivos valores de referência.
DISCUSSÃO
Em documento recente publicado pela Organização Mundial de Saúde6, sugere-se uma definição de caso preliminar para a síndrome inflamatória multissistêmica pediátrica temporariamente associada ao SARS-CoV-2:
• Crianças e adolescentes de 0 a 19 anos com febre = 3 dias.
• E dois dos seguintes: 1. Exantema ou conjuntivite não purulenta bilateral ou sinais de inflamação mucocutânea (orais, mãos ou pés); 2. Hipotensão ou choque; 3. Características de disfunção miocárdica, pericardite, valvulite ou anormalidades coronárias (incluindo achados do ecocardiograma ou elevações de troponina/próBNP); 4. Evidência de coagulopatia (TP, TTPA, D-dímero elevado); 5. Problemas gastrointestinais agudos (diarreia, vômito ou dor abdominal);
• E marcadores elevados de inflamação, como VHS, PCR ou procalcitonina. E nenhuma outra causa de infecção microbiana;
• E evidência de COVID-196.
Na primeira série de casos publicada com a síndrome inflamatória multissistêmica foram relatados oito pacientes com idades que variaram de 4 a 17 anos. Apresentavam febre alta e persistente (38-40°C), exantemas de apresentações variadas, conjuntivite não purulenta, edema de mãos e pés, dor abdominal vômitos e diarreia. Todos apresentavam doença grave e multissistêmica e evoluíram para choque. Foram tratados com gamaglobulina endovenosa (2g/kg/dose única, nas primeiras 24 horas), antibioticoterapia (clindamicina e ceftriaxona) e ácido acetilsalicílico em dose anti-inflamatória (80-100mg/kg/dia). Os pacientes apresentaram anticorpos detectáveis, reforçando o conceito de que se tratava de uma síndrome pós-infecciosa2.
Nos Estados Unidos da América, foram descritos mais de 100 crianças e adolescentes (entre 1 e 21 anos de idade, sendo mais de 50% deles entre 5 e 14 anos), com características clinicas e laboratoriais compatíveis com síndrome de Kawasaki completo, síndrome de Kawasaki incompleto e/ou choque. Todos eles apresentaram febre, mais da metade apresentou exantema de apresentações variadas, dor abdominal e diarreia. Em 90% dos casos detectou-se a presença do RNA do SARS-CoV-2 ou anticorpos contra o vírus. Os casos ocorreram dias ou semanas após a doença, sugerindo que esta síndrome inflamatória pode ser uma complicação tardia caracterizada por resposta imunológica desproporcional à infecção3,4.
Na França, 21 crianças e adolescentes, de 3 a 16 anos, apresentaram quadro característico de doença de Kawasaki por um período de 15 dias, com 12 (57%) de ascendência africana, 12 (57%) apresentaram choque e 16 (76%) miocardite. Todos os pacientes apresentaram sintomas gastrintestinais durante os primeiros dias da doença e exantema com apresentações variadas. Do total, 19 (90%) apresentaram evidências de infecção recente por SARS-CoV-2. Todos receberam imunoglobulina intravenosa 2g/kg/dose única e 10 (48%) receberam corticosteroides. Todos receberam alta7.
Em uma série de casos com 58 crianças de 8 hospitais ingleses, no período de março a maio de 2020, com características para síndrome inflamatória multissistêmica (PIMS-TS) associadas ao SARS-CoV-2, mostrou um amplo espectro na apresentação de sinais e sintomas e gravidade da doença, onde 30 (52%) crianças apresentaram exantema polimorfo8.
Foram relatados dois casos de crianças de 2 meses e 6 anos com resultado positivo para SARS-CoV-2, apresentando manifestação cutânea isolada ou associada a sintomas leves, na Espanha. A criança de 2 meses, do sexo feminino, apresentou febrícula somada à urticária aguda pruriginosa na face e extremidades superiores com disseminação para tronco e extremidades inferiores, com duração de 4 dias. A criança de 6 anos, do sexo masculino, apresentou febre baixa e em torno de 2 semanas surgiu erupção maculopapular eritematosa, confluente e não pruriginosa no tronco e pescoço, com disseminação para bochechas, extremidades superiores e inferiores, com duração de 5 dias9.
Em estudo inglês, foi descrita uma série de exantemas vesiculares em 22 pacientes com SARS-CoV-2 comprovado por swab nasofaríngeo. O tempo médio de latência desde os sintomas sistêmicos até o exantema foi de 3 dias, com duração média das manifestações cutâneas de 8 dias. Desses 22 pacientes, apenas um era criança, 8 anos, sexo feminino, cuja lesão foi papulovesicular em tronco, dispersa, sem prurido, com duração de 7 dias. O tempo de latência foi de 3 dias, associado à febre e tosse10.
Os pediatras devem estar atentos quanto às manifestações cutâneas apresentadas relacionadas à síndrome inflamatória multissistêmica pediátrica temporariamente associada ao SARS-CoV-2 para o reconhecimento oportuno no diagnóstico e seguimento adequado em centro de referência terciário.
REFERÊNCIAS
1. Mahase E. Covid-19: concerns grow over inflammatory syndrome emerging in children. BMJ. 2020 Apr;369(1):m1710.
2. Riphagen S, Gomez X, Gonzalez-Martinez C, Wilkinson N, Theocharis P. Hyperinflammatory shock in children during COVID-19 pandemic. Lancet. 2020 May;395(1023):1607-8.
3. New York City Health (NYC). 2020 health alert: pediatric multi-system inflammatory syndrome potentially associated with COVID-19 [Internet]. New York: NYC Health Department; 2020; [acesso em 2020 Mai 29]. Disponível em: https://www1.nyc.gov/assets/doh/downloads/pdf/han/alert/2020/covid-19
4. New York City Health (NYC). 2020 childhood inflammatory disease related to COVID-19 [Internet]. New York: NYC Health Department; 2021; [acesso em 2020 Mai 29]. Disponível em: https://coronavirus.health.ny.gov/childhood-inflammatory-disease-related-covid-19
5. Verdoni L, Mazza A, Gervasoni A, Martelli L, Ruggeri M, Ciuffreda M, et al. An outbreak of severe Kawasaki-like disease at the Italian epicentre of the SARS-CoV-2 epidemic: an observational cohort study. Lancet. 2020 Jun;395(1023):1771-8.
6. World Heath Organization (WHO). Multisystem inflammatory syndrome in children and adolescents temporally related to COVID-19 [Internet]. Geneva: WHO; 2020; [acesso em 2020 Mai 29]. Disponível em: https://www.who.int/news-room/commentaries/detail/multisystem-inflammatory-syndrome-in-children-and-adolescents-with-covid-19
7. Toubiana J, Poirault C, Corsia A, Bajolle F, Fourgeaud J, Angoulvant F, et al. Kawasaki-like multisystem inflammatory syndrome in children during the covid-19 pandemic in Paris, France: prospective observational study. BMJ. 2020 Jun;369(1):m2094.
8. Whittaker E, Bamford A, Kenny J, Kaforou M, Jones CE, Shad P, et al. Clinical characteristics of 58 children with a pediatric inflammatory multisystem syndrome temporally associated with SARS-CoV-2. JAMA. 2020 Jul;323(3):259-69.
9. Morey-Olivé M, Espiau M, Mercadal-Hally, Lera-Carballo E, García-Patos V. Cutaneous manifestations in the current pandemic of coronavirus infection disease (COVID 2019). An Pediatric. 2020 Jun;92(6):374-6.
10. Marzano AV, Genovese G, Fabbrocini G, Pigatto P, Monfrecola G, Piraccini BM, et al. Varicella-like exanthem as a specific COVID-19-associated skin manifestation: multicenter case series of 22 patients. J Am Acad Dermatol. 2020 Jul;83(1):280-5.
Hospital regional de Ceilândia/SES/DF, Unidade de Pediatria - Ceilândia - Distrito Federal - Brasil
Endereço para correspondência:
Alessandra Ribeiro Ventura Oliveira
Hospital Regional de Ceilândia - HRC
QNM 27 Área Especial 1, QNM 28, Taguatinga
Brasília, DF, Brasil. CEP: 72215-270
E-mail: a.oliveira53@gmail.com
Data de Submissão: 24/06/2020
Data de Aprovação: 03/02/2021
Recebido em: 24/06/2020
Aceito em: 03/02/2021




